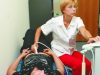
У пневмонии детское лицо
Острые заболевания легких у малышей чаще фиксируются в возрасте до пяти лет именно весной
Весна хотя и шагнула за свою половину, но простудные заболевания донимают детей ничуть не меньше, особенно в возрасте до 5 лет. Весеннее солнце обманчиво: оно светит, но мало греет. И от земли еще тянет холодом. Кажется, этому не будет конца. Родители устали кутать своих детей, и некоторые начали раньше времени одевать их легко. В результате малыши расплачиваются простудными заболеваниями, которые нередко переходят в разряд острого назофарингита, известного у нас как ОРВИ, и не очень опасного, как принято считать. Но так ли безобидны эти ОРЗ и ОРВИ у детей? Как уберечь малышей от мучающей инфекции? Почему у них неделями не проходит кашель?
Комментирует сегодняшнюю ситуацию с заболеванием детей ОРВИ врач-педиатр, оториноларинголог Борис НОВИКОВ.
Ринит, фарингит, бронхит, далее везде
— Назофарингит — слово английское, а по-русски — это простуда, но не простая, а вызывающая острое респираторное вирусное заболевание с повышением температуры, насморком, болью в горле, кашлем, ухудшением общего состояния, — комментирует патологию Борис Николаевич Новиков. — По сути это более понятное нам ОРВИ — сборная группа острых инфекционных заболеваний, возбудители которых проникают в организм ребенка через дыхательные пути и, размножаясь в клетках слизистой оболочки респираторного тракта, повреждают их, вызывая целый комплекс симптомов. Среди основных поражение респираторного тракта и общая инфекционная интоксикация. У детей ОРВИ часто протекает тяжело и может приводить к хроническим воспалительным процессам в органах дыхания и даже к нарушению физического и нервно-психического развития.
Если не начать вовремя лечиться, у детей могут быть поражены верхние дыхательные пути (ринит, ринофарингит, фарингит) и нижние дыхательные пути (затрудненное дыхание, хрипы в легких). Все это нередко сопровождается конъюнктивитом, тонзиллитом, бронхитом, ларингитом. А начинается с банальной простуды. Присоединиться также могут острый отит, бактериальный синусит (отек, гиперемия мягких тканей лица и др.).
Покраснение глаз — один из признаков того, что у ребенка вирусная, а не бактериальная инфекция.
К ОРВИ чаще предрасположены дети в возрасте до 5 лет, их иммунная система еще в стадии становления. Серьезный фактор также — обедненное витаминами питание весной. А еще несоблюдение режима жизни ребенка во многих семьях: сна, отсутствие закаливания. И лечение заболевшего случайными препаратами и не вовремя. Все это оказывает дополнительное неблагоприятное действие на иммунную систему маленького человека.
Ухудшение состояния, повторное воспаление слизистых оболочек дыхательных путей могут говорить о присоединении к вирусной инфекции бактериальной, поясняет эксперт. И это приведет к еще более тяжелому состоянию ребенка, повысится риск осложнений (отит, синусит, трахеобронхит, пневмония и др.).
ОРВИ — самая частая инфекция, поражающая детей в экстремальное время года. Малыши до 6 лет болеют ОРВИ в среднем 6–8 раз в году. Особенно высок этот показатель в детских садах: на первом-втором году посещения он на 10–15% выше, чем у неорганизованных детей. И в школе чаще болеют дети, не посещающие детский сад. Этот процент наиболее высок в сентябре и в апреле: составляет до 80 тысяч на 100 тысяч населения. Чаще других болеют аллергики. Они же дают и наибольший процент осложнений даже при легком заболевании ОРВИ.
Берегитесь грязных рук и «зараженной» мебели
Чаще всего распространение вирусов происходит при контакте с больным (при рукопожатии) и при прикосновении к зараженным вирусом поверхностям (вирус сохраняется на них до суток). С загрязненных рук, столов вирус попадает на слизистую оболочку носа или на конъюнктиву глаз, предупреждает эксперт Новиков. Другой путь — воздушно-капельный: при вдыхании частичек аэрозоля, содержащего вирус, или при попадании более крупных капель на слизистые оболочки при тесном контакте с больным.
Инкубационный период большинства вирусов длится 24–72 часа. Максимальное их выделение больным бывает на третьи сутки после заражения, резко снижается к пятому дню. Неинтенсивное выделение вируса больным может сохраняться до двух недель.
Характерные симптомы (не пропустите)
Вирусная инфекция у детей разного возраста проявляется по-разному, поясняет наш эксперт Борис Новиков. У грудничков — это обычная лихорадка, течет из носа, иногда беспокойство, трудности при кормлении и засыпании. У детей постарше — насморк, затрудненное носовое дыхание (болезнь может длиться 6–7 дней). У половины заболевших — чихание и кашель, могут продолжаться 6–8 дней. Но у кого-то после перенесенной ОРВИ кашель может сохраняться до десяти и более дней.
Повышения температуры при ОРВИ у большинства детей может и не быть, если не присоединится бактериальная инфекция. Повторный подъем температуры после кратковременного улучшения как раз и является признаком бактериальной инфекции. В этом случае надо срочно обращаться к врачу, делать анализы, выяснять причину, советует эксперт. Возможны осложнения, связанные с присоединением бактериальной инфекции. Проявляется такими признаками: дольше 10–14 дней не проходит заложенность носа, ухудшается состояние после улучшения, боли в области лица — все это может указывать на развитие бактериального синусита. А если заложило ухо (чаще бывает у старших детей) — это следствие дисфункции слуховой трубы при вирусной инфекции, что может привести к развитию острого отита среднего уха.
И чем младше ребенок, тем чаще вероятность инфицирования легких, в первую очередь пневмококком с развитием пневмонии. Кроме того, респираторная инфекция является фактором обострения хронических заболеваний — чаще всего бронхиальной астмы и инфекции мочевых путей.
Диагностика в законе
Помните советскую песню: закаляйся, если хочешь быть здоров, постарайся позабыть про докторов, водой холодной обливайся и т.д.? И сегодня дети, особенно часто болеющие, нуждаются в комплексной реабилитации, которая включает ряд мероприятий, говорится в федеральных клинических рекомендациях по оказанию медицинской помощи детям с ОРВИ.
Что входит в диагностику согласно рекомендациям?
1. Заболевшего ребенка обязательно должен осмотреть педиатр, поясняет эксперт. С помощью анализов выявить бактериальные очаги, которые невозможно определить клиническими методами. Направить на анализ мочи (в т.ч. с использованием тест-полосок в амбулаторных условиях). Это обязательно для всех лихорадящих детей (до 10% малышей грудного и раннего возраста с инфекцией мочевых путей имеют вирусную инфекцию с клиническими признаками ОРВИ).
2. Направить на анализ крови, особенно при выраженных симптомах ОРВИ, чтобы определить уровень лейкоцитов. Кстати, норма лейкоцитов в крови у детей меняется с возрастом. Этот показатель очень важен, поскольку отражает состояние организма в целом, по количеству лейкоцитов можно судить о наличии либо отсутствии многих заболеваний. Повышенный уровень лейкоцитоза говорит о том, что у ребенка возможна пневмония, которую надо срочно лечить, возможно, антибиотиками.
3. Направить на рентген грудной клетки, если температура держится более трех дней.
На первый взгляд, все элементарно. Но кто из родителей бежит к педиатрам на третий день после заболевания ребенка? Тем более, когда ему стало легче? Вот именно — единицы.
Рекомендации родителям:
1. Режим дня имеет огромное значение, особенно для часто болеющих детей, комментирует эксперт Новиков. Надо исключить занятия и игры, которые приводят к переутомлению и перевозбуждению; увеличить продолжительность ночного сна на 1–1,5 часа; обеспечить дневной сон или отдых; проводить спокойные прогулки на свежем воздухе перед сном; ограничить компьютерные игры и телепередачи. Показан также прием растительных препаратов с седативным действием (пустырник, валериана и др.). Во время болезни обеспечить постельный режим, но после снижения температуры быстро переходить на общий режим.
2. Правильная еда — одно из важнейших условий хорошего здоровья детей, подчеркивает эксперт. Согласно рекомендациям, в питании должно быть оптимальное количество белков, жиров, углеводов, минеральных солей и витаминов. В ежедневный рацион включить свежие овощи, фрукты, ягоды. При их недостатке добавлять поливитамины и микроэлементы, содержащие железо, цинк, медь, йод и др.
3. Закалка. Родители обязаны использовать контрастное воздушное и водное закаливание, но в системе, а не от случая к случаю, комментирует эксперт. Детям во время выздоровления (не ранее пятого дня после перенесенного ОРВИ) — контрастные водные и воздушные закаливающие процедуры с использованием двигательных нагрузок примерно в половинном объеме. Сочетать их с массажем грудной клетки. Это поможет хорошему очищению бронхов и повысит тонус дыхательной мускулатуры (особенно диафрагмы).
Лечение: лучше обойтись без антибиотиков
Всех родителей, у кого дети заболели ОРВИ, интересует: надо ли принимать антибиотики, сбивать ли температуру, делать ли ингаляции и т.д.? Вот что по этому поводу говорит эксперт, ссылаясь на рекомендации.
— Да, лекарства принимать надо, но лучше те, которые повышают сопротивляемость организма к инфекциям — иммуномодулирующие; больной должен быть максимально изолирован от окружающих и находиться на постельном режиме; обязательной госпитализации подлежат дети с тяжелыми формами заболевания, а также при возникновении осложнений, угрожающих жизни ребенка (менингит, энцефалит, круп, тяжелая пневмония и др.).
Терапию начинать с первых дней заболевания ОРВИ:
— всем без исключения давать обильное питье: горячий чай, морс, щелочную минеральную воду;
— жаропонижающие лекарства — только при температуре выше 38,5оС и в возрастной дозе;
— отхаркивающие препараты — при мучительном кашле;
— паровые ингаляции (с ромашкой, календулой и др.) — детям старше двух лет при сухом кашле и при нормальной температуре;
— витамины — после снижения температуры;
— антигистаминные препараты при сопутствующих атопическом дерматите, бронхиальной астме, крапивнице.
А теперь — внимание!
Согласно рекомендациям, антибиотики для лечения неосложненных ОРВИ у детей не используются, в т.ч. если заболевание сопровождается в первые 10–14 дней ринитом, конъюнктивитом, затемнением синусов на рентгенографии, ларингитом, крупом, бронхитом, бронхо-обструктивным синдромом. Антибактериальная терапия в этом случае не только не предотвращает бактериальную инфекцию, но и способствуют ее развитию из-за подавления пневмотропной флоры, «сдерживающей агрессию» стафилококков и кишечной флоры.
Антибиотики могут быть показаны детям с хронической патологией легких, иммунодефицитом, у кого есть риск обострения бактериального процесса. Причем выбор антибиотика обычно предопределен по характеру флоры.
Профилактика (советы экспертов):
тщательно мыть руки после контакта с больным — это имеет первостепенное значение, чтобы не заболеть;
мыть поверхности мебели в комнате, где находится больной;
носить маску;
в детских дошкольных учреждениях быстро изолировать заболевших детей;
проветривать помещения.
Александра ЗИНОВЬЕВА.